赵庆涛医生的科普号
- 精选 肺结节成为肺癌的高危因素
1.年龄,随着年龄增长患肺癌的风险也随之增长,有研究表明55-80岁为肺癌高危人群。但目前肺癌在年轻化。2.吸烟,吸烟者患肺癌的风险是非吸烟者的20倍以上,即使戒烟,风险仍然高于非吸烟者。也就是说烟龄越长风险越大。3.职业,长期接触砷、石棉、镍、硅等相关职业为高风险4.家族史,近亲直系亲属患有肺癌或其他恶性肿瘤病史5.肺部慢性疾病,如肺纤维化,慢性阻塞性肺疾病(COPD)通常称之为“老慢支”患肺癌风险增高女性比男性在磨玻璃结节中有更高的恶性风险。体检发现肺部小结节同时符合以上高风险因素的需谨慎对待肺部小结节,按正规医院胸外科等专科医生指导定期复查。肺结节本身而言需要注意事项如下:结节直径大小:肺结节越大恶性风险越高n 微小结节:直径<5mm 低危n 小结节:直径5-10mm 中危n 肺结节:直径≤30mm 高危肺结节的形态:结节长得越“奇怪”,不规则形状恶性可能越大,比如有分叶、毛刺、胸膜牵拉、含气细支气管征和小泡征、偏心厚壁空洞等。肺结节的密度:在混合磨玻璃结节中,密度越大,恶性可能性越高。肺结节的体积倍增时间:小于400天,肺癌的概率为6.7-25%肺结节周围血管的分布情况:肺结节有血管穿行,血管增粗,扩张,扭曲,多支血管联通等,风险越高。
赵庆涛 副主任医师 河北省人民医院 胸外科2503人已读 - 精选 体检发现肺结节,医生建议随访观察,定期复查胸部CT所受到的辐射大吗?这个视频为您解疑!
 赵庆涛 副主任医师 河北省人民医院 胸外科2786人已观看
赵庆涛 副主任医师 河北省人民医院 胸外科2786人已观看 - 精选 肺磨玻璃结节
肺结节之一----磨玻璃结节篇肺结节定义:是指肺内直径≤3 cm的类圆形或不规则型病灶。按结节密度分类:磨玻璃结节(ground-glass opacity nodule GGN):指 CT上表现为病灶边界清楚,呈圆形或类圆形,表现为结节状的肺内密度增高影,但密度又不足以掩盖其中走行的血管和支气管影。根据病灶内部密度分为两类:不含有实性成分为纯磨玻璃结节(pure ground-glass nodule,pGGN)含有实性成分为混杂性磨玻璃结节(mixed ground-glass nodule,mGGN)也称部分实性结节 纯磨玻璃结节与混杂性磨玻璃结节哪个肺癌的可能性大呢? 答:混杂性磨玻璃结节 纯磨玻璃结节不一定是肺癌,多为肺炎,肺内出血,肺纤维化,肺不典型腺瘤样增生(AAH),极少数为原位腺癌(AIS),极少数为微浸润性腺癌(MIA)。病毒性肺炎新冠病毒肺炎肺内出血肺纤维化非典型腺瘤样增生(AAH)病理特点:通常肿瘤细胞沿肺泡壁呈贴壁状生长,与周围正常肺组织有连续,细胞轻-中度非典型,排列较疏松,细胞间有裂隙,生长非常缓慢。通常可以理解为:细胞已经不是正常形态,有异型性,但还不是癌细胞,没有癌变,是癌前病变;好比种子的胚胎,可不手术干预,若进行了手术,只做局部切除就行,切除后不会复发或转移。 原位癌(AIS) 病理特点:在显微镜下病理见癌细胞沿着肺泡壁增长(贴壁状生长),肺泡腔存在,无间质、血管和胸膜侵犯。与AAH不同点在于细胞密度增加,细胞之间缺乏间隙,与周围正常肺组织界限非常清楚。通常可以理解为:已经是肺癌了,见到癌细胞,但局限而没有突破肺泡壁;就好比是种子,没有发芽也没有生根。可以观察不手术,若进行了手术,局部切除就行,切除术后彻底治愈,不会复发或转移。 混合性磨玻璃结节是由实性成分和磨玻璃成分两种成分混合而组成。癌变率较高,有文献报道可高达60%-80%不等,主要为微浸润性腺癌(MIA)、伏壁样生长为主型腺癌(LPA)和其他浸润性腺癌。 肺隔离症: 微浸润性腺癌(MIA)病理特点:是一种以贴壁状生长为主的癌,浸润的最大直径≤0.5 cm;通常表现为部分实性结节,即主要为混合性磨玻璃结节的中央有≤5mm的实性区。可以理解为:已经是肺癌,而且有局部浸润,但距离很短,不会远处转移,好比种子发嫩芽了,没有生根。需要手术切除;可以亚肺叶切除(楔形、肺段或联合亚段切除);切除后几乎不会复发或转移。 浸润性腺癌(IAC)病理特点:肿瘤浸润灶最大直径>0.5cm。浸润性腺癌包括:伏壁样生长为主型腺癌,腺泡型腺癌、乳头型腺癌、微乳头型腺癌、实体为主型腺癌、黏液型腺癌、胶样型、肠型腺癌等。可以理解为:我们平常所说的肺癌,恶性度相对较高,有复发或转移风险;好比种子生根发芽了,需积极手术治疗。体检发现了肺部磨玻璃结节可按下图处理:肺腺癌各亚型预后不一,在临床工作中肺结节并不完全从影像上能百分百区分良恶性,是否手术及何时手术干预,仍宜遵循胸外科医生的意见。
赵庆涛 副主任医师 河北省人民医院 胸外科6795人已读 - 精选 国际抗癌联盟(UICC)最新第八版(2017)肺癌TNM分期
国际抗癌联盟(UICC)最新第八版(2017)肺癌TNM分期参考依据的研究对象来源于1999-2010年间16个国家的35个研究中心94708例新诊断的肺癌患者。其病例分布:欧洲占49%,亚洲占44%,北美洲占5.0%,澳洲占1.7%,南美洲占0.3%。 TNM分期内容: T分期: Tx:未发现原发肿瘤,或者通过痰细胞学或支气管灌洗发现癌细胞,但影像学及支气管镜无法发现。 T0:无原发肿瘤的证据。 Tis:原位癌。 T1:肿瘤最大径≤3 cm,周围包绕肺组织及脏层胸膜,支气管镜见肿瘤侵及叶支气管,未侵及主支气管。 T1a(mi):微浸润腺癌(minimally invasive adenocarcinoma, MIA); T1a:肿瘤最大径≤1 cm; T1b:肿瘤最大径>1 cm,≤2 cm; T1c:肿瘤最大径>2 cm,≤3 cm; T2:肿瘤最大径>3 cm,≤5 cm;侵犯主支气管(不常见的表浅扩散型肿瘤,不论体积大小,侵犯限于支气管壁时,虽可能侵犯主支气管,仍为T1),但未侵及隆突;侵及脏层胸膜;有阻塞性肺炎或者部分或全肺肺不张。符合以上任何一个条件即归为T2。 T2a:肿瘤最大径>3 cm,≤4 cm; T2b:肿瘤最大径>4 cm,≤5 cm; T3:肿瘤最大径>5 cm,≤7 cm,直接侵犯以下任何一个器官,包括:胸壁(包含肺上沟瘤)、膈神经、心包;同一肺叶出现孤立性癌结节。符合以上任何一个条件即归为T3; T4:肿瘤最大径>7 cm;无论大小,侵及以下任何一个器官,包括:纵隔、心脏、大血管、隆突、喉返神经、主气管、食管、椎体、膈肌;同侧不同肺叶内孤立癌结节。 N分期 Nx:区域淋巴结无法评估。 N0:无区域淋巴结转移。 N1:同侧支气管周围及(或)同侧肺门淋巴结以及肺内淋巴结有转移,包括直接侵犯而累及的。 N2:同侧纵隔内及(或)隆突下淋巴结转移。 N3:对侧纵隔、对侧肺门、同侧或对侧前斜角肌及锁骨上淋巴结转移。 M分期 M0:无远处转移。 M1:远处转移。 M1a:局限于胸腔内,包括胸膜播散(恶性胸腔积液、心包积液或胸膜结节)以及对侧肺叶出现癌结节(许多肺癌胸腔积液是由肿瘤引起的,少数患者胸液多次细胞学检查阴性,既不是血性也不是渗液,如果各种因素和临床判断认为渗液和肿瘤无关,那么不应该把胸腔积液纳入分期因素)。 Mlb:远处器官单发转移灶为M1b。 Mlc:多个或单个器官多处转移为M1c。
 赵庆涛 副主任医师 河北省人民医院 胸外科2956人已读
赵庆涛 副主任医师 河北省人民医院 胸外科2956人已读 - 精选 为什么得了肺结节?
 赵庆涛 副主任医师 河北省人民医院 胸外科1961人已观看
赵庆涛 副主任医师 河北省人民医院 胸外科1961人已观看 - 精选 肺结节微创胸腔镜手术后的疑惑与解答
随着生活水平的提高,工作单位福利,健康体检的普及,35岁以上在体检时选择胸部CT检查替代胸片检查。低剂量薄层CT将那些曾经胸片看不见的小结节,颗颗显示出来,目前对于治疗肺结节及磨玻璃结节外科治疗首先微创胸腔镜手术。患者在住院期间,有机会与主治医生沟通及交流,但由于外科医生的工作性质大部分时间是在手术室,交流和解释的时间很短暂以及患者在出院后不能直接与主治医师交流,有时候一些身体不适可能需要进一步处理或者不需要处理而自己却忧心忡忡。我整理一些胸腔镜术后常见的身体不适向大家介绍一下咳嗽 定义:是由于气管、支气管黏膜或胸膜受炎症、异物、物理等刺激引起,表现为先是声门关闭、呼吸肌收缩、肺内压升高,然后声门张开,肺内空气喷射而出,常伴随声音。咳嗽可清除呼吸道分泌物、异物等保护性作用。术后最常听到护士及医生的嘱咐:多咳嗽!多咳嗽!其目的: 一是清除气管、支气管及肺内的痰液、术后残余血; 二是为了将剩下的健康肺组织膨胀起来填满切除肺组织的残腔。术后出院的患者常有嗓子痒痒刺激一直想咳嗽,通常为干咳,或者闻到烟雾及刺激性气味时候咳嗽加剧。这种咳嗽属于正常的术后改变,咳嗽时间可能持续1-3个月或1-2年不等。发生这种现象的原因大概有几种: 1、手术时全麻气管插管对气管黏膜的损伤; 2、手术中使用微创缝合器械(钛合金)缝合在支气管残端或肺组织上的刺激; 3、部分肺组织切除之后,剩余肺在胸腔的位置发生了改变导致咳嗽; 4、部分手术清除纵隔淋巴结导致。 这种术后咳嗽若不影响睡眠等,可以不用特殊处理,若咳嗽剧烈可服用温水或一些止咳药物(可以私信我)。还有一种特殊情况,咳嗽越来越重,咳黄痰或痰中带血,伴有发热,这时候不能服用止咳药物!!一定要与主治医生联系或及时就诊!胸壁疼痛患者术后拔除引流管出院以后常常诉手术侧胸壁疼痛,往往这种疼痛并不是手术切口,而是切口周围偏向前方一些(如图所示)。 往往阴天下雨时候严重(比天气预报还准时),导致这个区域疼痛的原因多为手术切口损伤皮神经或肋间神经导致,如果这种疼痛不影响正常生活(睡眠、饮食等),不用特殊处理。如果疼痛处较深在,越来越重同时伴有呼吸道症状,建议及时与主治医生联系或及时就诊。切口缝线何时拆除? 术后何时可以洗澡?目前我科胸腔镜微创手术切口多数应用可吸收缝线,术后不需要拆线。部分患者引流管有预留线的线节,也不建议拆除,等待其自行脱落(可吸收缝线)。一般出院后2-3天可自行揭掉切口辅料,保持切口清洁干燥。出院1周后可以洗澡,建议淋浴。
赵庆涛 副主任医师 河北省人民医院 胸外科6283人已读 - 精选 如何用手机拍摄高清肺结节CT照片?
经常有肺结节患友发来胸部CT片让我看,大多数是小于1cm的肺小结节,看这种亚厘米级的肺小结节,如果有电子版DICOM文件是最好,今天就讲讲怎样在家用手机拍出高清肺结节CT照片。胸部CT通常有两组肺窗和纵隔窗。肺结节主要是看肺窗。河北省人民医院胸外科赵庆涛拍照的步骤:1、500万像素以上手机一部(像素越高越好)。2、CT片子(肺窗)对着白色光源(电脑屏幕、家里的日光灯管、窗户玻璃、汽车前挡风玻璃)。3、CT片子摆成正确的方向,仔细看CT片子上的英文字母或者汉字,把字母或者汉字的方向摆正了,CT片子的方向也就正确了。4、手机距离CT片子尽量近,同时与拍摄CT的平面平行,关闭闪光灯!准确对焦。5、每张CT片子包含20几张小图,切勿整张CT片子一起拍摄成一张,一次四个格格的最清楚了(拍好了的照片是能看清楚CT片上的字母和汉字的),6、按顺序上传,清晰的照片会减少医生的误判,照片拍得越清楚,对病情判断就越准确。如下图简单教教肺叶定位:根据报告准确找到结节在肺部CT片上的位置1.看见主支气管气管时的层面主要是右肺上叶和左肺上叶还有部分左肺下叶背段2.看见左右主支气管(双眼)层面:右肺上叶前段和右肺下叶背段,左肺上叶和左肺下叶背段3.心脏层面:部分上叶和大部分下叶的各个基底段4肝脏层面:右肺下叶和左肺下叶(基底段)
赵庆涛 副主任医师 河北省人民医院 胸外科1.2万人已读 - 医学科普 肺结节之三---- 实性结节篇
肺结节定义:是指肺内直径≤3cm的类圆形或不规则型病灶。按结节密度分类:实性肺结节是指结节里面不含有气体,不显示肺血管影,不显示气管的高密度影。许多疾病均可表现为实性肺结节,恶性病变如肺癌、转移瘤、肺内淋巴瘤等,良性病变如肺结核、炎性肉芽肿、错构瘤、动静脉畸形、肺隔离征等。相对于磨玻璃结节及亚实性结节来说实性肺结节判断良恶性真的是好困难!以下是临床工作中遇到的实性肺结节:良性结节-肺结节病,是一种病因未明的多系统多器官的肉芽肿性疾病,常侵犯肺、双侧肺门淋巴结、眼、皮肤等器官。病因:尚不清楚。有人认为细胞免疫功能和体液免疫功能紊乱是结节病的重要发病机制。双肺散在多发实性结节,纵隔淋巴结肿大,单孔胸腔镜下肺组织及纵隔肿大淋巴结活检,病理证实肺结节病。良性结节-肺结核,结核分枝杆菌引起的慢性传染病,可侵及许多脏器,人体感染结核菌后不一定发病,当抵抗力降低或细胞介导的变态反应增高时,才可能引起临床发病,以肺部结核感染最为常见。好发于左右两侧肺叶的上叶尖后段、下叶背段。良性结节-错构瘤,器官内正常组织的错误排列组合,在数量、结构或成熟程度上的错乱改变将随着人体的发育而缓慢生长,极少恶变。错构瘤成分复杂,多数是正常组织不正常发育形成的类瘤样畸形,少数属于间叶性肿瘤。脂肪和钙化是多数错构瘤的特征表现,肺错构瘤常见爆米花样钙化。良性结节-肺血管瘤,肺动脉与肺静脉间有毛细血管吻合支,血液流向阻力较低的血管,吻合支不断扩大,体积增大,因而形成血管瘤。它并非真正的肿瘤。良性结节-肺炎性假瘤,肺实质非特异性炎性增生性肿瘤样病变,肺内慢性炎症所产生的肉芽肿、机化、纤维结缔组织增生及相关的继发病变形成的肿块,非真正肿瘤。肺炎性假瘤的病因目前尚不太清楚。良性结节-肺类风湿性结节,类风湿病患者肺内病变常发生于支气管壁、肺及支气管动脉壁的结缔组织、肺实质内的以及胸膜内的结缔组织,肺结节中心有类纤维蛋白变性或坏死组织,并含有纤维素和免疫复合物沉积,边缘为栅状排列的组织细胞,外层有单核细胞浸润的肉芽组织。良性结节-肺隐球菌病,新型隐球菌(有荚膜包绕的酵母菌)感染引起的肺部炎症反应,局限性或广泛性肉芽肿形成,感染的初期,多数病人可无症状;少数病人出现低热、轻咳,咳黏液痰,偶有胸膜炎症状。良性结节-肺钙化灶,人体肺细胞坏死之后产生的一些特殊的变异,也是肺结核痊愈的形式之一。在机体抵抗力强或者抗结核治疗后,肺结核干酪样病灶中的结核杆菌繁殖能力减弱,病灶失水而干燥,碳酸钙和磷酸钙没着形成钙化。在体检胸部薄层CT检查中检出的肺实性结节中,绝大多数是良性结节,恶性肺结节有哪些特征呢1.直径大小肺结节直径越大恶性可能性越大,结节直径>8mm时,孤立性肺结节为恶性病变的概率明显增高。直径在1.5cm以上的实性结节需要警惕。2.结节位置多数恶性结节位于肺上叶(只是概率),尤其是两肺上叶前段。上叶尖后段、下叶背段则多为良性结节-肺结核。3.形态长得难看的要注意!边缘不光滑、密度不均匀、有分叶征、有毛刺征、有胸膜牵拉、小泡征、偏心厚壁空洞等等。4.生长速度恶性结节通常是相对缓慢生长(这要看跟谁比),细胞倍增时间在3-18个月。如果结节在1个月内明显增大,恶性可能性反而比较小,炎症、梗死可能性大。结节大小两年以上都稳定不变的通常是良性的(动态随访观察很重要)。5.密度 进行增强扫描后,如果强化后CT值小于15Hu提示良性可能大;如果大于20Hu,恶性可能大;增强CT前后CT值改变大于15Hu提示有高危,应缩短随访间隔时间或穿刺活检明确病理。恶性结节-浸润性腺癌:具有腺样分化,产生黏液或表达肺泡细胞标记的恶性上皮细胞性肿瘤。大多数肺腺癌为周围型,少数也可为中央型。可出现淋巴结转移或远处器官转移,可以是混合磨玻璃发展而来,多为不吸烟的女性,应及时手术治疗。恶性结节—鳞状细胞癌,肺部鳞状细胞癌一般起源于支气管化生的鳞状上皮,多为中心性肺癌(系指发生于支气管、叶支气管及肺段支气管的肺癌),少数病例可发生于肺的外周。吸烟老年男性多见。组织学主要为肿瘤瘤细胞体积大、呈多形,胞浆丰富有角化倾向。根据是否存在角化、角化珠形成,和/或细胞间桥等分为角化型和非角化型。恶性结节-小细胞肺癌,是肺癌的一种特殊类型,属于神经内分泌肿瘤,可伴发副肿瘤综合征。恶性程度高,肿瘤细胞倍增速度快,易早出现远处转移,多数发现时就已晚期/广泛期,失去手术治疗机会(体检很重要!)。局限期的小细胞肺癌手术切除预后优于其他治疗。恶性结节-肺内转移癌,肺癌、甲状腺癌、乳腺癌、前列腺癌、肝癌、结肠癌等恶性肿瘤,都是有可能会以血行转移主发生肺转移,以实性结节最为常见,多数为多发,少数为单发,多位于两肺外三分之一带,形态多呈规整圆形、密度均匀、边缘光滑。在临床工作中肺结节并不完全从影像上能百分百区分良恶性,是否手术及何时手术干预,仍宜遵循胸外科医生的意见。
 赵庆涛 副主任医师 河北省人民医院 胸外科6759人已读
赵庆涛 副主任医师 河北省人民医院 胸外科6759人已读 - 案例 联合亚段切除
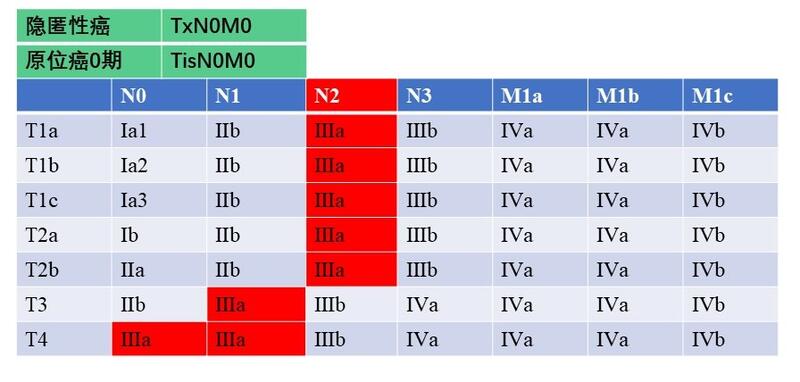
治疗前患者,男,57岁,体检发现左肺上叶结节1年,定期随访观察,1个月前复查胸部CT提示结节略有增大,来院就诊欲行手术切除。既往高血压病史近20年,冠心病史近10年,糖尿病史近8年,口服药物及胰岛素治疗。吸烟近20余年,体型偏胖。胸部CT阅片:左肺上叶尖后段与前段a亚段交界处,亚实性结节,大小约8mm,短毛刺征,血管穿行。人工智能软件识别后发现9个结节,其中左肺上叶该结节为高危结节,恶性概率93.85%。右肺下叶背段一中风险结节,其余为低风险结节。术前心肺功能检查提示肺功能差,手术风险偏高。拟行S(1+2)b+c+S3a联合亚段切除,应用三维重建软件进行重建后发现变异:B3a是从B4发出等,根据国际命名将术式改为胸腔镜下S(1+2)b+c+S4a联合亚段切除。治疗中胸腔镜下S(1+2)b+c+S4a联合亚段切除,术中冰冻病理为微浸润腺癌。手术过程顺利。治疗后治疗后30天患者合并多种基础疾病,术后第一天胸片提示未达到预期效果,嘱多咳痰,练习深呼吸促进肺膨胀,术后给与低分子肝素抗凝治疗同时因糖尿病术后引流略偏多约200ml/天,术后第四天拔除引流管,复查胸片肺膨胀良好。术后病理为微浸润腺癌,淋巴结未见转移。临床分期:T1aN0M0Ⅰa1期(第8版肺癌分期)术后一个月复查胸部CT:肺膨胀良好,未见肺不张,未见积液。
 赵庆涛 副主任医师 河北省人民医院 胸外科608人已读
赵庆涛 副主任医师 河北省人民医院 胸外科608人已读 - 案例 单孔胸腔镜RS8切除
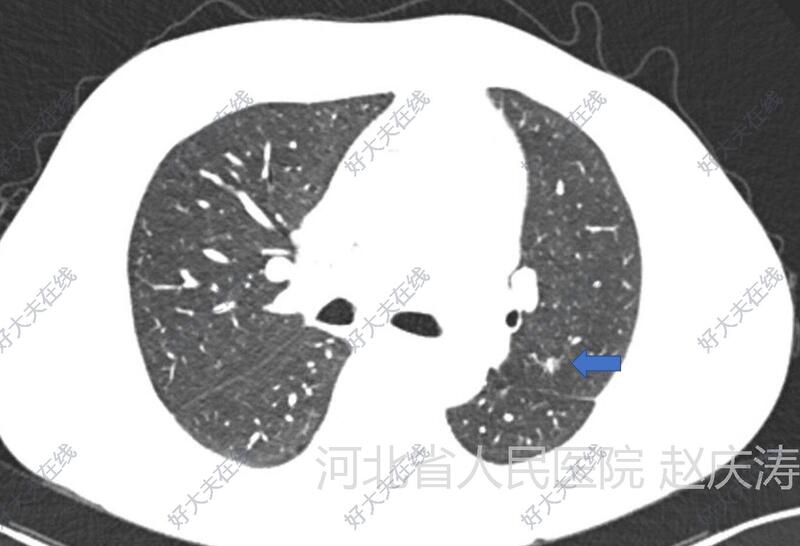
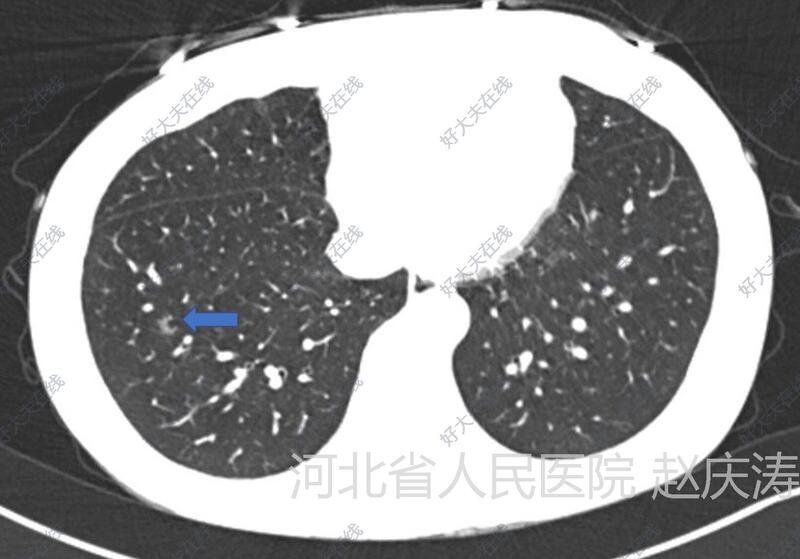
治疗前患者,女,50岁,体检发现右肺下叶前基底段(RS8)结节半年,当时门诊时建议6个月后复查,近日复查胸部CT提示结节没有变化。无吸烟饮酒史,无粉尘接触史,无家族恶性肿瘤病史。术前胸部CT阅片:结节
 赵庆涛 副主任医师 河北省人民医院 胸外科214人已读
赵庆涛 副主任医师 河北省人民医院 胸外科214人已读





